Le Dr
Pai est un chercheur de Bombay dont les publications dans le B.H.J., depuis une vingtaine d'années, apportent une moisson abondante de découvertes pratiques à la confraternité internationale.
Je vous donnerai en fin de commentaire, la bibliographie des articles de
Pai
, analysés ici même depuis 1964.
Pai
aborde le douloureux problème de la stérilité du couple. 50 % des ménages sans enfants sont dus à la stérilité masculine. La cause en est l'hypogonadisme associé à une azoospermie ou à une oligospermie. Le diagnostic en est aisé, car, quoi de plus facile à réaliser qu'un spermogramme ?
1) Matériel et méthodes
L'expérimentation s'est effectuée sur 36 patients oligospermiques, et sur un temps de 4 ans et demi (de décembre 79 à juin 84).
16 patients abandonnèrent au bout de 3 mois ; 20 patients poursuivirent l'expérimentation. 8 épouses subissaient conjointement des thérapeutiques gynécologiques pour des causes variées d'infertilité ; 2 hommes signalèrent des phénomènes d'impuissance.
Les remèdes employés furent
Argentum nitricum et Aurum metallicum
. Ils furent choisis par l'auteur tout à fait arbitrairement, car ils sont actifs dans l'impuissance et dans la pathologie testiculaire ; cette expérimentation fut donc tout à fait empirique.
2) Traitement
Argentum nit.
6 et 1000, plus Aurum met ; en 6., 2 granules de chaque, soit 6 granules 2 fois par jour, durant 8 semaines ; puis les mêmes remèdes, 4 jours par semaine, durant 4 semaines. Spermogramme au bout des 12 semaines.
La thérapeutique est poursuivie chez les patients objectivant une augmentation de plus de 50 % du nombre de leurs spermatozoïdes, et cela durant 12 semaines, mais seulement 4 jours par semaine.
En ce qui concerne les autres, c'est-à-dire, ceux qui n'objectivent pas cette augmentation, ils reçoivent le traitement de base, les 4 premiers jours de la semaine, suivi par
Sulfur 30, 4 granules matin et soir, les 3 derniers jours de chaque semaine, et cela durant 12 semaines.
Le spermogramme est pratiqué après 4 jours de continence, et l'examen biologique est réalisé une demi-heure après l'éjaculation.
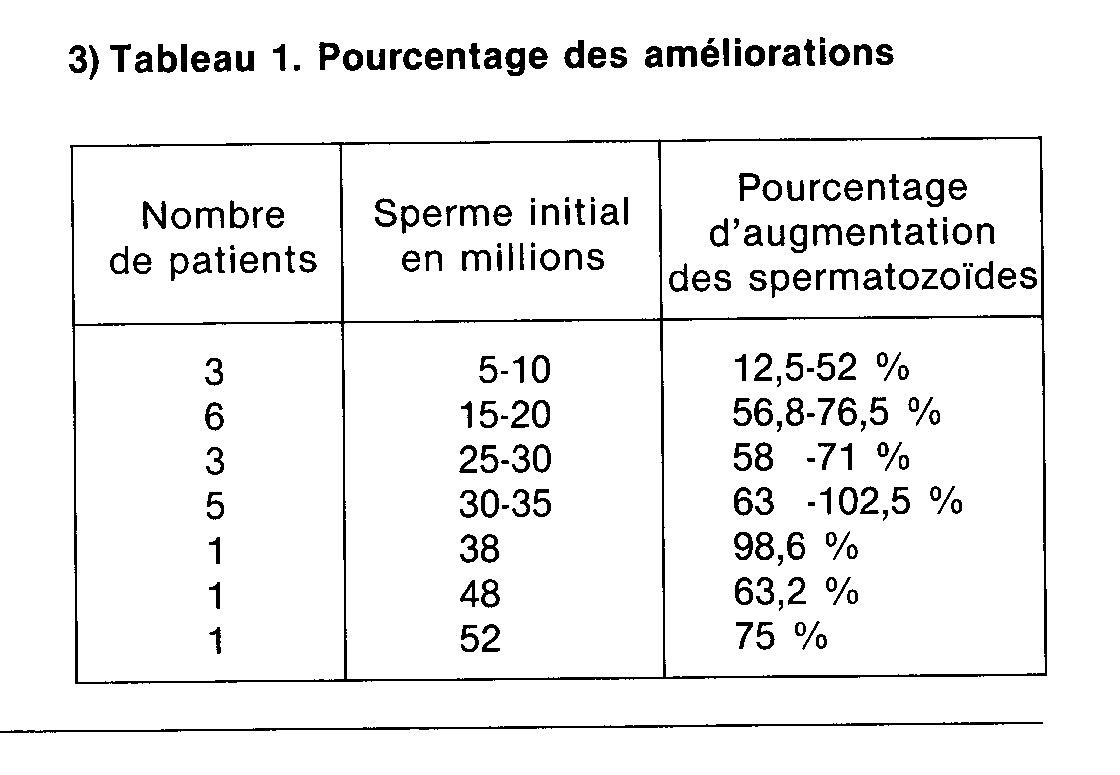
3) Tableau 1. Pourcentage des améliorations
| PAM : Etes-vous prête ? |
| Le diagnostic de votre médecin est formel, votre couple a un problème de fertilité. Vous ne pourrez avoir un enfant sans passer par la procréation assistée médicalement (PAM). Malgré votre désir de fonder une famille, vous vous demandez si vous supporterez d’avoir recours à cette méthode, à laquelle vous n’aviez jamais songé. |
| Avoir recours à la procréation assistée médicalement pour avoir un bébé n’est pas une entreprise de tout repos. Non seulement votre corps devra subir des traitements de longues haleines, mais vous devrez aussi faire face à des difficultés, parfois même des échecs, qui pèseront sur votre moral. | ||
| Après avoir longuement réfléchi, vous êtes arrivée à la conclusion que pour avoir l’enfant que vous désirez tant, vous allez devoir avoir recours à la médecine. Toutefois, il faudra aussi vous préparer à supporter les éventuels échecs de la procréation assistée médicalement.
|
| Après avoir longtemps essayé et après plusieurs consultations médicales, vous vous retrouvez en face d’une évidence : vous ne pourrez avoir un bébé sans une assistance ! La seule solution pour avoir l’enfant dont vous rêvez, c’est d’avoir recours à la procréation assistée médicalement. |
| Un bébé, vous en désirez un depuis toujours. Malheureusement, les médecins sont unanimes : sans la procréation assistée médicalement, vous ne pourrez connaître le bonheur de la maternité. |
C'est le moment de notre méditation. C'est la meilleure partie. C'est la partie que j'attendais.
C'est le moment des vacances. Détendez-vous et respirez.
MEDITATION CHAKRAS

http://www.fivette.be/fr/pages/page15fr.html
En quoi consistent les examens de mise au point préliminaires ?
Avant d'entreprendre un traitement de F.I.V., le médecin préconise de faire :
Chez la patiente :
des prises de sang pour établir un bilan hormonal précis et assurer que tout est en ordre pour le début d'une grossesse (rubéole, toxoplasmose...);
une hystérosalpingographie (radiographie de l'utérus et des trompes permettant de s'assurer de leur normalité) et/ou une échographie de l'utérus et des ovaires.
Chez le partenaire :
une ou plusieurs analyses de sperme (spermogramme) pour déterminer le nombre, la mobilité et le taux de formes normales des spermatozoïdes;
éventuellement un examen, voire une prise de sang (bilan hormonal, analyses des chromosomes, recherche d'infection...J.
Les résultats de ces examens joints à l'anamnèse (interrogatoire) du couple vont permettre d'orienter le traitement.
N.B. : Une laparoscopie destinée à établir le bilan anatomique peut parfois être nécessaire. Elle consiste à introduire dans la cavité abdominale un tube muni d'une caméra vidéo pour visualiser les ovaires, les trompes, et le petit bassin.
Pourquoi a-t-on recours à un traitement hormonal lors d'une F.I.V. ?
Lors du traitement par fécondation in vitro, on stimule médicalement le cycle menstruel de la femme (laps de temps qui s'écoule entre le premier jour des règles et la veille des règles suivantes) en administrant certaines hormones. En effet, pour augmenter les chances de réussite, on espère replacer plusieurs embryons dans l'utérus. Il faut donc arriver à recueillir plusieurs ovocytes. Or, dans un cycle menstruel normal, au moment de l'ovulation, l'ovaire ne libère -sauf exception -qu'un seul ovocyte.
Pour bien comprendre le traitement hormonal, il nous semble important de rappeler le déroulement d'un cycle normal.
Que se passe-t-il dans un cycle normal ?
Au début de chaque cycle menstruel, plusieurs ovocytes se développent dans leur follicule au sein de chaque ovaire, mais un seul poursuit sa croissance dans un ovaire tandis que les autres régressent.
Le processus de maturation de l'ovocyte se fait sous l'action de différentes hormones.
Ces hormones sont des substances sécrétées par des glandes endocrines; elles entrent dans la circulation sanguine et vont, par l'intermédiaire du sang, agir à distance sur divers organes cibles, par exemple, en stimulant la sécrétion d'autres hormones ou en favorisant la préparation d'un tissu à sa fonction.
Parmi les glandes endocrines, l'hypophyse, située à la base du cerveau, déclenche, sous l'influence de l'hypotalamus (centre cérébral), le cycle menstruel en sécrétant essentiellement deux hormones.
FSH = Follicle Stimulating Hormone (Hormone de stimulation folliculaire)
LH = Luteinizing Hormone (Hormone Lutéinisante).
Schématiquement le cycle comprend 3 périodes :
1. Avant l'ovulation (période folliculaire)
Cette période dure normalement du 1er au 14ème jour du cycle. Pendant cette première phase, l'hypophyse produit de la FSH. Cette FSH commande le développement d'un follicule contenant un ovocyte et la sécrétion (par le follicule lui-même) d'hormones, principalement l'oestradiol ( = oestrogènes).
 Sous l'action de la FSH le follicule grossit et va former à la surface de l'ovaire une petite poche qui contient l'ovocyte. (Fig.2)
Sous l'action de la FSH le follicule grossit et va former à la surface de l'ovaire une petite poche qui contient l'ovocyte. (Fig.2)
Les oestrogènes agissent au niveau de l'utérus :
ils provoquent la prolifération de la muqueuse utérine (endomètre) pour commencer sa préparation à la nidation éventuelle d'un oeuf fécondé. (fig.3)
ils préparent le col de l'utérus à devenir bien perméable aux spermatozoïdes en stimulant la sécrétion de glaire et l'ouverture du col.

D'autre part, un système de rétrocontrôle à l'intérieur de l'ovaire empêche la maturation de plus d'un follicule par cycle. A la fin de cette première phase, vers le 12ème jour du cycle, sous l'action des doses élevées d'oestrogènes dans le sang, l'hypophyse libère une forte décharge d'une autre hormone, la LH. C'est la décharge ovulante ou pic de LH. (Fig.4)

2. Le jour de l'ovulation
Quelque 37-38 heures après la décharge ovulante, sous l'action de la LH, le follicule se rompt et libère l'ovocyte mûr qui va poursuivre son chemin vers l'utérus par une des deux trompes de Fallope.
C'est l'ovulation qui se produit vers le 14-15ème jour du cycle.
3. Après l'ovulation (période lutéale)
Cette période dure, en principe, 14 jours.
Toujours sous l'action de la LH, le follicule rompu se transforme en corps jaune. Celui-ci élabore a son tour des oestrogènes et une quantité importante d'une autre hormone, la progestérone.
Intervenant après les oestrogènes, la progestérone complète la maturation de l'endomètre pour lui permettre d'accueillir éventuellement l'oeuf fécondé. Environ 15 jours après l'ovulation, si l'ovule n'est pas fécondé ou que l'embryon ne s'est pas implanté, le corps jaune régresse, la production de progestérone s'arrête et le taux d'oestrogènes décroît.
Cet arrêt des sécrétions hormonales ovariennes provoque la désintégration de la muqueuse utérine qui se détache et s'écoule: c'est le flux menstruel (règles). L'hypophyse se remet alors à produire de la FSH et le cycle recommence.
Si, par contre, l'ovule est fécondé et l'embryon implanté, le cycle menstruel est interrompu, l'embryon (ovule fécondé) fabrique une nouvelle hormone : l'hCG (hormone Chorionique Gonadotrope) qui prolonge la vie du corps jaune et permet la poursuite de la sécrétion de progestérone et d'oestrogènes.
Récapitulatif
1. FSH : hormone qui stimule le follicule.
2. LH : hormone qui provoque:
l'ovulation
la transformation du follicule en corps jaune.
3. HCG : hormone qui maintient le corps jaune, les oestrogènes et la progestérone après la nidation, en cas de grossesse.
4. OESTROGENES : hormones produites par :
le follicule
le corps jaune.
5. PROGESTERONE hormone produite par le corps jaune après l'ovulation.
Ces explications montrent comment, dans le cycle naturel, sous l'action de différentes hormones, un seul ovocyte se développe chaque mois jusqu'à maturité. La technique ln vitro préfère -nous l'avons vu- stimuler la croissance de plusieurs ovocytes, ce qui est possible par un traitement hormonal approprié.
En effet, si les ovaires sont stimulés, certains des follicules qui auraient dû régresser au début du cycle se développent également.
En quoi consiste ce traitement hormonal ?
Soulignons tout d'abord que le traitement sera adapté à la physiologie personnelle de la patiente et qu'il variera en fonction des réactions de chaque organisme aux hormones reçues.
Commencé dès le début du cycle ou à la fin du cycle précédent, ce traitement hormonal (agoniste du GnRH) consiste en une injection intramusculaire à effet retard ou en une vaporisation de spray nasal toutes les six heures jusqu'au jour du prélèvement pour mettre les sécrétions de LH et FSH de l'hypophyse au repos. Ce traitement hormonal peut-être remplacé par des injections quotidiennes en cours de stimulation (antagonistes). On induit la stimulation par des injections journalières de gonadotrophines. Les gonadotrophines agissent directement sur les ovaires et stimulent la maturation des follicules.
Les médecins surveillent cette maturation de deux façons :
1. Par des dosages sanguins réguliers, dès le 5ème jour du cycle. Ils indiquent l'évolution des taux d'oestrogènes (oestradiol).
2. Par des ultrasons (échographie par voie vaginale) dès le 5ème jour également. Ils permettent d'observer le nombre de follicules et leur croissance.
Comment réalise-t-on le prélèvement ?
Le prélèvement des ovocytes se fait par voie vaginale sous contrôle échographique. La ponction transvaginale consiste à introduire dans le vagin une sonde échographique qui sert aussi de guide à une aiguille par laquelle on ponctionne les follicules.
Le prélèvement qui dure 30 minutes environ, s'effectue après l'administration d'un sédatif ou une légère anesthésie générale, parfois une anesthésie locale est suffisante. (Fig.5)

Que deviennent les ovocytes recueillis ?
Pendant le prélèvement, le liquide de chaque follicule est immédiatement examiné au microscope afin d'y déceler la présence de l'ovocyte.
Les ovocytes récoltés, sortis de leur liquide, sont alors mis dans une plaquette munie de puits qui contiennent un milieu de culture spécifique.
Ils sont ensuite inséminés à l'aide d'une suspension de spermatozoïdes (voir plus loin) et placés dans un incubateur à 37°, dans l'obscurité, sous une atmosphère gazeuse contrôlée.
Toutes ces opérations se déroulent évidemment dans des conditions maximales d'asepsie (mesures d'hygiène très strictes pour éviter toute infection).
Quand recueille-t-on le sperme, quel traitement subit-il et pour quoi ?
Le jour du prélèvement des ovocytes, un échantillon du sperme du conjoint , est recueilli. Ce sperme sera obtenu par masturbation dans un récipient stérile le matin du prélèvement. Le sperme doit être traité car sa mise en contact direct avec l'ovocyte , n'aboutirait pas à une fécondation.
En effet, in vivo, le sperme subit normalement des transformations sous l'action sélective des sécrétions cervicale, utérine et tubaire. Ces transformations consistent à séparer les spermatozoïdes de leur plasma séminal (liquide vecteur avec lequel ils constituent le sperme) et, semble-t-il, à déstabiliser la membrane plasmique entourant le spermatozoïde.
In vitro, pour imiter les conditions naturelles, le sperme doit donc être" capacité" pour pouvoir féconder l'ovule. La capacitation se fait, après liquéfaction du sperme, par lavages (dans un milieu de culture analogue à celui des ovocytes) et centrifugations destinées à éliminer les substances inhibant le pouvoir fécondant des spermatozoïdes.
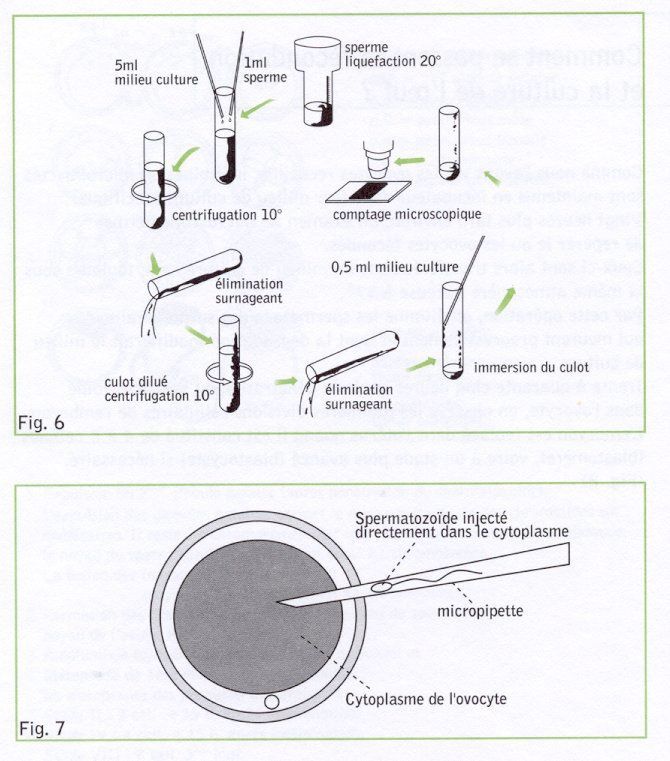
On termine cette préparation par le comptage des spermatozoïdes dans la suspension finale. La concentration en spermatozoïdes du milieu d'insémination où se trouvent les ovocytes est environ de 100.000 par centimètre cube, bien qu'un seul spermatozoïde pénètre finalement dans chaque ovocyte fécondé. (Fig.6)
Lorsque la concentration des spermatozoïdes n'est pas suffisante, la simple insémination des ovocytes avec les spermatozoïdes ne permet pas d'obtenir une fécondation. La technique de l'ICSI (ou microinjection) est alors appliquée (Intra Cytoplasmique Sperme Injection).
Cette technique consiste, après l'isolement dans une goutelette des rares spermatozoïdes obtenus, à les injecter par une micropipette à l'intérieur des ovocytes afin de provoquer artificiellement le processus de la fécondation. (Fig.7)
Lorsqu'aucun spermatozoïde n'est présent dans l'éjaculat, on procède à un prélèvement au sein des testicules (biopsie testiculaire) ou dans les conduits anatomiques qui véhiculent ces spermatozoïdes (épididymes). Cette petite intervention s'effectue en salle d'opération, la veille ou le jour du prélèvement sous anesthésie locale ou générale suivant la pathologie. Dans ce cas, nous utilisohs également la technique de l'ICSI.
Comment se passent la fécondation et la culture de l'oeuf ?
Comme nous l'avons vu, les ovocytes recueillis, inséminés ou microinjectés sont maintenus en incubateur dans leur milieu de culture spécifique.
Vingt heures plus tard environ, un examen au microscope permet de repérer le ou les ovocytes fécondés.
Ceux-ci sont alors transférés dans un milieu de culture neuf, toujours sous la même atmosphère gazeuse à 37°.
Par cette opération, on élimine les spermatozoïdes surnuméraires qui meurent progressivement et dont la dégradation modifierait le milieu de culture.
Trente à quarante cinq heures après la pénétration du spermatozoïde dans l'ovocyte, on observe les premières divisions cellulaires de l'embryon. L'embryon est replacé dans l'utérus quand il est constitué de 4 à 8 cellules (blastomère), voire à un stade plus avancé (blastocyste) si nécessaire. (Fig.8)
Quand et comment réalise-t-on le replacement des embryons ?
Généralement, 2 à 3 embryons sont replacés, afin d'éviter les grossesses multiples qui présentent un risque plus élevé d'accouchement prématuré.
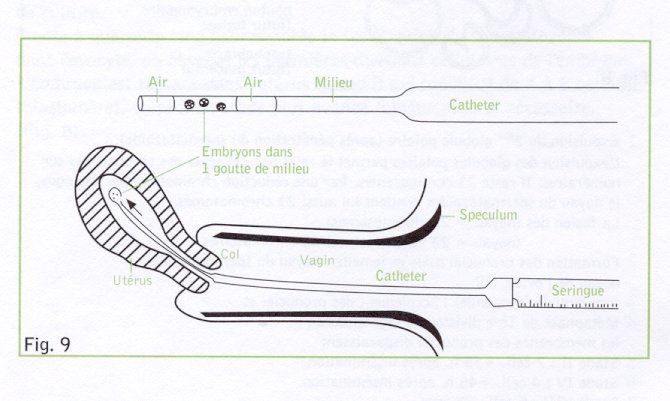
Actuellement, on replace les embryons 2 à 6 jours après le prélèvement d'ovocytes. Ceux-ci sont transférés avec un peu de leur milieu de culture dans un cathéter (mince tuyau en plastique).
On glisse ce cathéter non traumatique par le vagin et le col dans l'utérus pour y déposer les embryons. (Fig. 9)
Que se passe t'il après l'hospitalisation ?
Le traitement proprement dit est maintenant terminé.
Pour corriger une éventuelle insuffisance du corps jaune et permettre l'implantation des embryons dans les meilleures conditions, un supplément hormonal est administré au moins jusqu'au 11ème jour après le prélèvement des ovocytes. De plus, un contrôle reste nécessaire au 6ème jour après le prélèvement des ovocytes, sous forme d'une prise de sang, pour évaluer la phase lutéale.
Au 11ème jour on fera encore un dosage sanguin destiné plus spécialement à mettre en évidence l'hCG (hormone de grossesse). En effet, quand l'embryon s'implante dans la muqueuse utérine (nidation), il sécrète de l'hCG dès le 12ème jour après la fécondation. Cette hormone assure le maintien de la sécrétion de progestérone indispensable à la grossesse et peut être décelée dans le sang. Si le test d'hCG est positif, une échographie sera pratiquée aux environs du 28ème jour suivant le prélèvement. Cet examen permet de localiser et de mesurer dans l'utérus le, ou les sac(s) gestationnel(s) qui contien(nen)t le ou les embryon(s).
Quels sont les obstacles éventuels en cours de traitement ?
Vu la complexité, la subtilité de la technique in vitro et la diversité des causes de stérilité, des obstacles peuvent surgir à chaque étape du traitement (stimulation hormonale, détermination du moment de l'ovulation, prélèvement d'ovocytes, fécondation, division cellulaire, transfert des embryons),
S'il y a lieu, l'équipe médicale peut alors décider de suspendre et postposer le traitement.
Y-a-t'il des risques lors qu'on entre rend une F.I.V. ?
Jusqu'à présent, l'expérience montre que les enfants nés par F.I.V. ne présentent pas plus de malformations que les enfants conçus naturellement. En cas de fécondation avec ICSI, une ponction amniotique sera proposée.
Pour la femme, il pourrait y avoir un certain risque lié à une éventuelle anesthésie, mais les grandes précautions prises avant et pendant l'intervention donnent toute sécurité. D'autre part, tout comme dans une grossesse spontanée, on peut rencontrer des implantations anormales (notamment dans la trompe), ce qui justifie tout particulièrement les contrôles sanguins et échographies.
Enfin, une gène abdominale peut survenir dans les jours qui suivent le replacement des embryons. Ceci correspond le plus souvent à une augmentation du volume des ovaires et est généralement sans gravité. Toutefois, un état d'inconfort manifeste est à signaler à l'équipe médicale lors des contrôles afin d'effectuer les prises de sang et échographie nécessaires. Dans de très rares cas (0,75%) une hospitalisation de 48 à 72 heures sera nécessaire afin de traiter cet effet secondaire passager que l'on appelle le Syndrome d'hyperstimulation ovarienne.
Quelles sont les chances de réussite ?
Le taux important de réussite actuel n'a pû être atteint sans de nombreuses recherches antérieures.
Les premiers essais de fécondation in vitro datent de 1974, mais il a fallu attendre 1978 pour voir naître le premier bébé; Louise Brown.
C'est l'équipe du Dr. R.G. Edwards, qui, après de longues études expérimentales, fut la première à obtenir cette grossesse menée à terme.
Parallèlement, des médecins australiens, sous la direction de Cari Wood, Alexandre Lopata et Alan Trounson, avaient entrepris un vaste programme de F.I.V. Grâce aux informations scientifiques répandues par ces chercheurs, de nombreuses équipes françaises, hollandaises, suisses, allemandes, américaines et belges ont pu se familiariser avec cette méthode.
Depuis 1993, la méthode de l'ICSI, mise au point par une équipe belge, est appliquée dans les centres de P.M.A. du monde entier.
Le taux de réussite initial (1978-79) était de l'ordre de 1 %.
Actuellement, on estime ce taux à plus de 20% par essai pour les équipes les plus spécialisées. La F.I.V. n'est donc pas la solution miracle, mais le nombre croissant de grossesses obtenues donne beaucoup d'espoir.
Au C. H. U. Saint Pierre, le taux de grossesses évolutives est passé de 7% (1983) à quelques 25 à 30% actuellement.
Ces chiffres peuvent probablement encore s'élever grâce aux améliorations successives de l'expérience médicale, de la technique elle-même et de ses développements.
En quoi consistent ces développements annexes ?
Différentes techniques ne cessent de se développer parallèlement à la F.I.V. classique.
1. La cryopréservation est un procédé de congélation et de conservation des embryons surnuméraires à moins 196° dans l'azote liquide. Comme 3 embryons au maximum sont généralement replacés dans l'utérusà chaque essai/ les embryons en surnombre peuvent éventuellement être congelés/ si leur qualité le permet. La technique permet en cas d'échec d'un essai F.I.V. ou de désir ultérieur d'une nouvelle grossesse/ d'utiliser les embryons ainsi conservés pour les replacer -après décongélation - dans l'utérus de la femme au cours d'un cycle naturel sans devoir repasser par un prélèvement d'ovocytes.
Cette méthode a déjà permis la naissance de nombreux bébés.
Cette procédure justifie donc le questionnaire relatif à d'éventuels embryons surnuméraires/ que l'on vous a demandé de remplir.
2. Le GIFT (Gamete Intrafallopian Transfer) : cette méthode consiste à prélever les ovocytes et à les replacer par laparoscopie immédiatement dans les trompes avec une suspension de spermatozoïdes capacités. La fécondation se produit dans la trompe et les embryons suivent le chemin naturel vers l'utérus où ils peuvent s'implanter. Actuellement/ pour appliquer cette technique/ une laparoscopie est encore nécessaire.
3. Le ZIFT (Zygote Intrafallopian Transfer) est une technique qui vise à prélever les ovocytes par voie vaginale sous échographie et à replacer les embryons dans les trompes le lendemain par laparoscopie.
Cela implique/ bien entendu/ l'intégrité d'une trompe au moins.
Ces deux techniques (GIFT et ZIFT) ne sont plus utilisées que dans de très rares indications particulières.
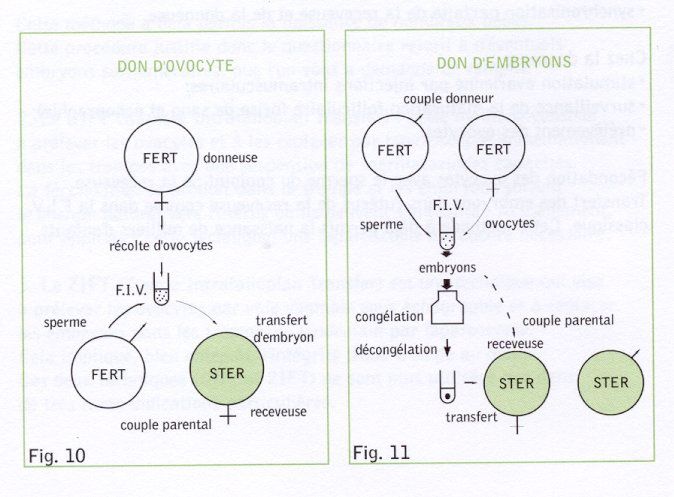
4. Le don d'ovocytes (Fig.10) est actuellement le seul espoir de grossesse pour certaines femmes qui présentent une ménopause précoce, c'est-à-dire un arrêt prématuré -vers 20-40 ans -de la fonction ovarienne. Ce don s'adresse également aux femmes privées de leurs ovaires après intervention chirurgicale.
Le don d'ovocytes provient de femmes qui offrent spontanément leurs ovocytes. Dans ce cas, le prélèvement se fait par voie transvaginale sous contrôle échographique après stimulation de leurs ovaires comme pour une F.I.V. classique.
En pratique, la technique s'effectue en plusieurs étapes :
Chez la receveuse :
création d'un cycle artificiel par une thérapie hormonale destinée à favoriser le développement et la maturation de la muqueuse utérine dans laquelle doit s'implanter l'embryon;
synchronisation parfaite de la receveuse et de la donneuse.
Chez la donneuse :
stimulation ovarienne par injections intramusculaires;
surveillance de la maturation folliculaire (prise de sang et échographie);
prélèvement des ovocytes.
Fécondation des ovocytes avec le sperme du conjoint de la receveuse. Transfert des embryons dans l'utérus de la receveuse comme dans la F.I.V. classique. Cette méthode a déjà permis la naissance de milliers d'enfants.
5. Le don d'embryons (Fig.10 est destiné aux couples qui ne peuvent bénéficier du don d'ovocytes, l'infertilité concernant les deux conjoints.
Ici aussi, on crée un cycle artificiel chez la femme receveuse pour permettre l'implantation des embryons.
Dans le cas de don d'embryons non congelés, les cycles de la donneuse et de receveuse sont également synchronisés et le transfert se passe comme dans la F.I.V.
Les embryons donnés proviennent de couples F.I.V. désireux d'offrir ou partager leurs embryons surnuméraires pour pallier la stérilité d'autres couples.
Ces deux dernières techniques ne peuvent être réalisées que grâce à la générosité et la solidarité des couples impliqués.
6. Le prêt d'utérus est actuellement le seul espoir d'avoir un enfant issu de leurs gamètes pour les femmes qui n'ont plus d'utérus fonctionnel.
L'aspect psychologique de la F.I.V.
Tout ce parcours suscite aussi à certains moments des questions, des émotions parfois difficiles à gérer seul.
Une écoute, voire une aide psychologique, est possible dans le cadre du service afin de prendre le temps de parler des questions que suscitent le parcours F.I.V.
Il existe aussi des questions par rapport à l'enfant à venir, tantôt auquel on n'arrête pas de penser, tantôt auquel on ne s'autorise plus à penser.
Cette écoute est assurée par l'équipe des infirmières de la F.I.V. et de la psychiatre associée au service.
Par ailleurs, un entretien systématique est prévu dès qu'il est question de l'intervention d'un tiers comme par exemple, lors du don d'ovocytes ou du don de sperme.
Sous la dynastie du Sud-Nord, il y avait un royaume appelé Tuguhun, qui fut établi par l'ethnie Xianbei à la région frontalière du Nord-ouest. Acai était l'empereur de ce royaume.
Acai avait vingt fils, chacun d'entre eux était fort et doué pour le combat. Chacun avait sa spécialité. Quand Acai fut très malade, il appela tout ses fils ensemble et demanda à chacun d'eux de lui donner une flèche. Puis il dit au plus jeune des frères, Mu Liyan: " S'il te plaît prends ici une flèche et casse la ". Mu Liyan la cassa facilement. Acai dit alors : " S'il te plaît prends ces dix-neuf flèches et casse les ". Mu Liyan fut incapable de casser le paquet de flèches. Acai dit : " Avez-vous compris maintenant ? Une flèche peut être facilement cassée, alors qu'un paquet de flèches est difficile à casser. Aussi longtemps que vous travaillerez tous ensemble avec un seul coeur, notre royaume demeurera stable ".
Ce qu'Acai dit : “Une flèche peut être facilement cassée, alors qu'un paquet de flèches est difficile à casser ", comme ce qui a été dit par les anciens : "quand le coeur des gens est à l'unisson, comme un seul, même le Mont Tai peut être déplacé ", souligne toute la pertinence de travailler ensemble avec un seul coeur.
« … Le Yang engendre, le Yin fait croître, …,
le Yang transforme le Qi, le Yin achève la Forme … »
Huang Di Nei Jing Su Wen
§ 5 Yin Yang Ying Xiang Da Lun
La nature du Yin est de produire la forme, il est dans l'essence féminine de faire grandir la vie.
Actuellement en France une femme sur sept, soit 14 % des femmes en âge de procréer (de 19 à 44 ans), consulte pour infertilité. On estime que 60 000 couples consultent chaque année pour un problème d'infertilité. Les troubles ovulatoires représentent 32 % des causes d'infertilité féminine.
Le traitement des infertilités féminines est médicamenteux (traitement inducteur d'ovulation notamment) ou chirurgical selon leur cause. En cas d'échec de ces traitements, une FIV peut être envisagée. Si les techniques modernes de procréation médicalement assistée permettent dans un certain nombre de cas d'apporter une solution, de nombreux problèmes persistent : d'une part, un certain nombre de femmes demeureront infertiles malgré les progrès réalisés dans le traitement des infertilités. D'autre part, le prix à payer par la société pour tenter d'induire par PMA des grossesses chez des femmes n'est pas négligeable ; le ministère admet aujourd'hui comme prix moyen 3000 € pour la FIV et 450 € pour le transfert d'embryon. Par ailleurs en France, la chance d'avoir une grossesse par PMA se situe autour de 17 % en FIV et de 20 % en ICSI, et la législation limite le nombre de tentatives remboursées à 4, avec un redémarrage à zéro en cas d'accouchement.
Les infertilités d'origine féminine pure ou associée à un facteur masculin constituent 80 % à 90 % de l'ensemble des infertilités. Elles relèvent de causes anatomiques : d'origine tubaire le plus fréquemment, ovarienne ou cervicale.
Les causes de la diminution de la fertilité sont nombreuses :
La stérilité tubaire
Quand les trompes sont obturées ou altérées, elles peuvent être opérées. Cependant les chances d'accouchement sont globalement de 20 %. La tendance actuelle est d'opérer les meilleurs cas et de proposer la FIV dans les autres.
Anomalie de l'ovulation
La stérilité après Grossesse Extra-Utérine (GEU)
La GEU correspond à l'implantation d'une grossesse le plus souvent dans la trompe. Les GEU surviennent principalement chez des femmes qui ont les trompes altérées. D'autre part, une GEU endommage la trompe et accentue la stérilité tubaire. Il existe donc un risque de stérilité aprés GEU.
Environnement et reproduction
La baisse séculaire de la production spermatique dans la plupart des pays développés et l'augmentation, dans certains pays (dont la France), de l'incidence des cancers du testicule, voire de certaines malformations congénitales (comme les cryptorchidies) a donné naissance à l'hypothèse d'une dégradation globale de la fonction de reproduction masculine. La rapidité et l'importance de l'évolution qui a été constatée conduisent à s'intéresser à des facteurs explicatifs eux-mêmes d'évolution rapide, comme les facteurs environnementaux.
Effet des rayonnements ionisants : étude portant sur la fertilité de sujets ayant subi une radiothérapie pour cancer dans l'enfance, étude de la fertilité de la population vivant à proximité de l'usine de traitement des déchets nucléaires de Beaumont-Hague.
Polluants de l'eau : effet des sous-produits de chloration (trihalométhanes) sur la fécondabilité à partir de l'étude eden et de l'observatoire de la fertilité
Pollution de l'air et croissance intra-utérine : dans le cadre de l'étude Eden, étude de l'influence de l'exposition aux Composés Organiques Volatils (benzène, toluène) présents dans l'air intérieur, extérieur et l'environnement professionnel.
L'Endométriose
L'endométriose correspond à la « greffe » d'endomètre en dehors de l'utérus. Suite à la chirurgie, 35 % des femmes seront enceintes. Pour celles qui restent la Fécondation In Vitro est recommandée.
La stérilité par incompatibilité glaire sperme
Certaines stérilités sont dues à une mauvaise pénétration des spermatozoïdes dans la glaire du col. Le premier traitement est l'insémination intra-utérine (IIU). Mais en cas d'échec de 3 à 6 IIU, on se tourne en général vers la FIV.
La Stérilité Inexpliquée
Dans certains couples, le bilan s'avère normal (cœlioscopie comprise). De 3 à 6 IIU sont en général proposées. Si à la fin de ce cursus, il n'y a toujours pas de grossesse, on proposera la FIV.
Les stérilités d'origine utérine
La stérilité peut être en rapport avec diverses pathologies utérines comme les fibromes, etc. Les résultats sont médiocres et la FIV n'évite pas les risques de fausses couches.
L'Infertilité masculine
Les infertilités d'origine masculine pure ne constituent que 10 % à 20 % de l'ensemble des infertilités. Elles représentent un ensemble très hétérogène de formes liées à la variabilité de la qualité du sperme et à la difficulté d'apprécier la fécondité des spermatozoïdes. C'est aujourd'hui la première indication de procréation médicalement assistée lourde (FIV et ICSI). Ex : l'azoospermie étant l'absence de spermatozoïdes dans le sperme éjaculé.
L'AMP (assistance médicale à la procréation) désigne les techniques destinées à pallier une stérilité due à la femme ou à l'homme, soit en facilitant la fécondation dans le corps de la femme (insémination artificielle) soit en la remplaçant par une fécondation artificielle suivie d'un transfert des embryons dans l'utérus (FIV, ICSI). Les gamètes peuvent être ceux du couple ou de donneurs (don de gamètes). En France, le double don est interdit.
Les trois méthodes principales d'AMP sont :

L'insémination artificielle IA :
Elle est la plus ancienne des techniques d'AMP (plus d'un siècle) et la plus courante dans les centres de traitement de la stérilité. En fonction de l'origine du sperme, il y a deux types d'insémination artificielle :
L'insémination artificielle avec sperme du conjoint (IAC)
L'insémination artificielle avec sperme de donneur (IAD).
La technique consiste à déposer à l'intérieur du vagin, du col utérin ou de la cavité utérine un peu de sperme, ou du sperme préparé au laboratoire par technique de centrifugation-lavage ou par filtration sur gradient de Percoll, afin de sélectionner les plus résistants et les plus mobiles.
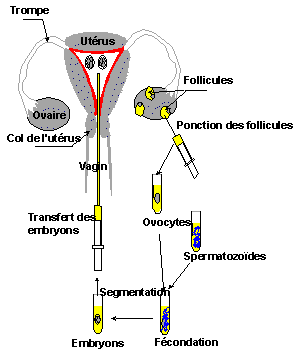
La Fécondation in Vitro (FIV) :
La fécondation extra-corporelle ou Fécondation In Vitro (FIV) date de 1978 et consiste à reproduire au laboratoire ce qui se passe naturellement dans les trompes : la fécondation et les premières étapes du développement embryonnaire. La stimulation des ovaires va permettre le développement de plusieurs follicules. La ponction de ces follicules, faite juste avant l'ovulation, permet le recueil de plusieurs ovocytes. Ces ovocytes prélevés (ponction) sont mis en contact dans une boîte de culture avec les spermatozoïdes du conjoint. Au bout de 48 heures, des embryons à 2 ou 4 cellules peuvent être obtenus. Ils sont alors replacés dans l'utérus (transfert) où ils pourront effectuer leur nidation. Cette technique permet de court-circuiter les trompes (stérilités tubaires) et de rapprocher les spermatozoïdes des ovocytes (stérilités masculines).

L'insémination intra-cytoplasmique de sperme (ICSI) :
Cette technique (1992) permet de pallier certaines anomalies des spermatozoïdes qui les empêchent de féconder. Pour que cette fécondation soit possible, il est nécessaire que les spermatozoïdes soient en nombre suffisant, qu'ils soient mobiles et qu'ils aient une morphologie normale. Dans certaines infertilités masculines, on peut injecter directement, à l'aide d'une micro-pipette, un spermatozoïde dans l'ovocyte, ce qui augmente les chances d'obtenir des embryons (ovocytes fécondés).
Pour la MTC, la notion d'infertilité apparaît dans les classiques dès le 11ème siècle avant notre ère avec le Zhou yi qui indique « Après trois ans sans conception, c'est l'infertilité ». Le Zhou bing yuan hou lun (Sui, 6-7ème siècle) considère que l'infertilité doit être mise en relation avec l'état de la femme et de l'homme. Dès cet ouvrage, l'infertilité est mise en rapport avec les troubles menstruels (irrégularités du cycle, dysménorrhées, l'état de l'utérus et de ses tissus, collections pelviennes, et la sécrétion vaginale).
Devant un cas de stérilité, il faut faire la différence entre le Vide et la Plénitude ; c'est l'aspect le plus important à préciser. Nous devons établir si nous avons besoin de tonifier et de nourrir le Qi du corps ou d'éliminer les facteurs pathogènes.
En cas de situation de vide, la stérilité est due au manque de substances vitales qui sont essentielles pour la conception, c'est-à-dire le Sang et/ou l'Essence. Les deux principales insuffisances sont celles du Sang et de l'Essence du Rein (Yin et Yang). Pour que la fécondation ait lieu, les aspects Yin et Yang de l'Essence du Rein doivent être dans un équilibre parfait. Si l'eau, c'est-à-dire l'aspect Yin, est insuffisante, il n'y a pas assez de nourriture pour soutenir l'œuf fécondé (ou pour produire un œuf) ; si le Yang, sous forme de feu est insuffisant, il manque « l'étincelle » pour activer et transformer l'eau, qui ne peut plus fertiliser et nourrir l'œuf. À l'inverse, si le feu est en excès, le sang contenu dans l'utérus peut s'échauffer, ce qui crée des conditions défavorables à la nidation ou pour subvenir aux besoins d'un œuf.
En cas de situation de plénitude, la fécondation ne peut pas avoir lieu parce que des facteurs pathogènes obstruent l'utérus ainsi que les vaisseaux le pénétrant (Du Mai, et Ren Mai). Ces facteurs pathogènes peuvent être le Froid, la chaleur du sang, l'humidité, la stagnation de Qi et les stases de sang.
La procréation normale comprend plusieurs étapes en médecine moderne, la fécondation, la nidation, le maintien de la grossesse, ensemble lié à une unité de lieu : l'utérus, l'une des entrailles extraordinaires (Qi Heng Zhi Fu).
La facilité à concevoir est liée à la qualité/quantité de l'énergie et du sang chez la femme et chez l'homme, directement en rapport avec le bon fonctionnement du couple Ren Mai – Chong Mai.
La bonne qualité du Sang, et les deux Qi rénaux fondamentaux pour la bonne implantation. Ces Qi sont ceux des Reins, c'est-à-dire Reins Yin (Bao Luo) et Reins Yang (Dong Qi). À côté de ces éléments, convergent aussi pour fortifier l'utérus, l'énergie du Foie et du Cœur, les souffles de Rate-Estomac et des méridiens curieux « Qi Jing Ba Mai ».
La condition vitale dépend de 2 données capitales : la constitution de l'être (inné, Ciel Antérieur — CA) et les acquisitions (maladies et conséquences, Ciel Postérieur — CP)
Alimentation : elle dépend d'un choix de la quantité, de la qualité, du mode de préparation …, donc du sens de la « Relation Juste ».
Vis à vis de la femme surtout jeune, en période de règles ou pubertaire, les facteurs froid et humidité sont les plus agressifs. Le végétarisme entraîne une déficience de Qi et Sang (il n'y a donc plus d'apport yang). La consommation de produits laitiers ou gras (fritures, cacahouètes) entraînent une accumulation d'humidité dans le réchauffeur inférieur ⇒ transformation en glaires (Tan) ⇒ blocage au réchauffeur inférieur ⇒ obstruction des trompes.
Recommandations à titre indicatif :
chez la femme de plus de 35 ans, éviter la « chaleur » c'est-à-dire, les viandes rouges, alcool, piments …
pendant les règles : privilégier la consommation d'aliments qui nourrissent le sang : jaune œuf, foie, bœuf, poulet, carotte, épinard, champignons, jujube (datte chinoise rouge). Éviter les saveurs acides : yaourt, vinaigre, pickles, oranges, jus acides, groseille, cassis
pendant la ménopause : consommer régulièrement des aliments de nature froide (améliore le dégagement de Yang des Reins par apport de Yin) : céleri, poulet, œuf, poisson, soja, viande maigre.
Travail : l'excès est nuisible, car il entraîne une suite de déficiences organiques.
Hygiène de vie : en particulier la relation à la sexualité et aux addictions. Avant et pendant la puberté, l'activité sexuelle entraîne une déficience de l'énergie des Reins (blesse et vide la quintessence Jing), perturbe Chong Mai et Ren Mai (infertilité). De plus, une sexualité excessive provoque une déficience de quintessence du Rein ou un feu de Ming Men (stérilité).
Vis-à-vis des conduites addictives :
La plupart des drogues surchauffent la quintessence, et produisent de la chaleur :
alcool, drogues, tabac : lèse la quintessence Jing. L'alcool descend dans estomac, réchauffe et surchauffe la quintessence qui monte aux Poumons, dont le rôle est de rafraîchir. Mais le rafraîchissement reste insuffisant, ce processus à long terme entraînant destruction et dessèchement de la quintessence.
drogue : même chose avec en plus un dessèchement du sang
L'ensemble des signes présents, l'observation de la langue, la palpation du pouls permet de résumer les syndromes les plus fréquents dans les tableaux suivants, avec les points d'acupuncture et les herbes principales adaptées. Les auteurs classiques recommandent d'adapter le traitement en fonction de la nature de cycle de la femme, c'est-à-dire sa durée, sa régularité, l'état du Sang et du Qi. Le traitement de fond est ainsi complété en fonction des phases du cycle.
Au moment des règles : il faut renforcer le Sang, réduire l'énergie : 4 GI Hegu en dispersion, 6 Rte Sanyinjiao en tonification. Juste avant les règles, on applique Zi Gong en moxas.
Au moment de l'ovulation :
Après l'ovulation :
| Déficience de Jing : stérilité ancienne | Déficience de Sang | Vide du Feu de Ming Men (vide du Yang des Reins) | |
|---|---|---|---|
| Signes cliniques | Règles en avance, sang peu abondant de couleur claire, chaleur des « cinq cœurs », transpiration nocturne, vertiges, acouphènes | Cycles allongés, sang pâle peu abondant, fatigue, dépression, vertige, teint pâle, vision brouillée | Cycle long, règles d'abondance variables, douleurs lombaires, vertiges, mictions fréquentes et claires, frilosité. |
| Pouls, Langue | Superficiel, vide ou rapide, fin, langue rouge sans enduit | Rugueux ou fin, langue pâle et mince | Pouls faible lent, langue pâle gonflée avec enduit mince |
| Points | Rn 13 Qixue Rte 6 Sanyinjiao E-30 Qichong Rn 3 Taixi RM-4 Guanyuan RM 7 Yinjiao, Rte-4 Gongsun Rn 16 Huangshu | GI 4 Hegu Rte-6 Sanyinjiao Zi Gong : PC16 RM 5 Shimen RM4 Guanyuan E36 Zusanli Rn 13 Qixue V20 Pishu V23 Shenshu V17 Geshu | DM-4 Mingmen V-23 Shenshu F 11 Yinlian RM-4 Guanyuan Rn-13 Qixue Rn-3 Taixi V-23 Shenshu RM-8 Shenque Baomen et Zihu (28E) |
| Méthode | Rn 13, Rn 3, RM-4 RM 7 et Rte 6 en tonification E-30 Qichong en dispersion | Tous en tonification avec moxas | Moxas et tonifications Il faut réchauffer le Yang du Rein, alimenter le Feu de Ming Men, renforcer l'Utérus. |
| Plantes | Shu di huang, Han lian cao, Nu zhen zi, Shan zhu yu, Jin ying zi, Chuan niu xi, Bai shao, Dang gui, Di gupi, Xuan shen, mai dong, Gou qi zi, Tu si zi | Yi mu cao, Dan shen, Shou wu, Suan zao ren, Fu ling, E jiao, mai dong, Ren shen, Wu wei zi, Huang qi, Chuan xiong, Bai shao, Sheng di, Shu di huang, Bai zhu, Zhi gan cao | Rou cong rong, Ba ji tain, Fu pen zi, Ba ji tian, Xian mao, Yin yang huo, Dang shen, Huang qi, Fu zi, Bu gu zhi, Chuan duan |
| Plénitude du Froid : Stérilité primaire | Plénitude par Chaleur du Sang | Plénitude d'Humidité du Réchauffeur Inférieur : Stérilité ancienne | |
|---|---|---|---|
| Signes cliniques | Cycles retardés, sang peu abondant avec caillots. Règles douloureuses, douleur améliorée par la chaleur, frilosité au cours des règles, visage pâle, douleur lombaire. | Règles en avance (cycles courts), jusqu'à deux fois par mois. Flux abondant, sensation de chaleur pendant les règles, soif, agitation mentale | Règles irrégulières, voire retardées. Douleur au milieu du cycle, leucorrhées, adhérences, obésité sensation de lourdeur |
| Pouls, Langue | Faible serré, langue avec enduit épais et blanc | Pouls vaste, rapide, langue rouge | Pouls glissant, langue collante |
| Points | E-30 Qichong Rn 6 Zhaohai Baomen et Zihu (28E) RM-3 Zhongji RM?-2 Qugu RM-4 Guanyuan DM-4 Mingmen Rn-7 Fuliu V-23 Shenshu RM-7 Yinjiao | GI-11 Quchi Rn-2 Rangu F-3 Taichong MC-3 Quze V-17 Geshu RM-4 Guanyuan Rte-6 Sanyinjiao Rte-10 Xuehai | Zigong PC16 E-28 Shuidao Rte-9 Yinlingquan Rte-6 Sanyinjiao RM-9 Shuifen E-30 Qichong Rn-14 Siman V31 Shangliao V-32 Ciliao Rt 5 Shangqiu Rn 1 Yongquan RM-3 Zhongji |
| Méthode | Moxas et tonification. Réchauffer et tonifier le Yang du Rein, réchauffer l'Utérus, disperser le Froid. | Rafraîchir le Sang, régulariser les règles. Pas de moxas. Tous en dispersion ou Ping Bu Ping Xie. | Dissoudre l'Humidité, lever les obstructions du Ren Mai et du Chong Mai. Tous en dispersion ou en Ping Bu Ping Xie |
| Plantes | Xiao hui xiang, rou gui, wu zhu yu, gan jiang, wu yao, ding xiang, wu ling zhi, pu huang, yan hu suo, cang zhu, gui zhi | Mu dan pi, bai shao, shengdi huang, qing hao, huang bai, zhi mu, che qian zi, huang qin, di yu, he huan pi, dang gui, chuan xiong, dan shen, yi mu cao. | Ban xia, cang zhu, chen pi, fu ling, xiangfu, shen qu, chuan xiong, zhi ke, bai zhu, dan nan xing, shen yao, yi yi ren, bai jiang cao. |
| Stagnation de Qi du Foie | Stagnation du Sang | Stagnation de Glaire (humidité chaleur) | |
|---|---|---|---|
| Signes cliniques | Règles irrégulières et douloureuses, tension prémenstruelle, règles douloureuses, distension des seins irritabilité. | Règles irrégulières et douloureuses, sang sombre, caillots, irritabilité, douleur abdominale, comportement maniaque, agitation mentale | Règles irrégulières, cycles retardés, douleur au milieu du cycle, leucorrhées, adhérences, obésité, sensation de lourdeur |
| Pouls, Langue | Langue normale ou rouge sur les bords, pouls en corde et rugueux | Pouls en corde, rugueux, langue pourpre | Pouls glissant, enduit collant |
| Points | F 11 Yinlian Rn-3 Taixi RM-2 Qugu GI 4 Hegu Rte-6 Sanyinjiao V 67 Zhiyin F-3 Taichong VB-34 Yanglingquan TR-6 Zhigou MC-6 Neiguan RM-6 Qihai RM-4 Guanyuan Rn-14 Siman | RM-4 Guanyuan Rn 2 Rangu Rte-10 Xuehai F 8 Ququan F-3 Taichong VB-34 Yanglingquan V-17 Geshu Rte-6 Sanyinjiao MC-6 Neiguan TR-6 Zhigou RM-6 Qihai Rn-14 Siman E-29 Guilai | VB-41 Zulinnqi TR-5 Waiguan VB-26 Daimai V-32 Ciliao et RM-4 Guanyuan |
| Méthode | Faire circuler le Qi, éliminer la stagnation, apaiser le Foie, régulariser les règles. Tous en dispersion ou Ping Bu Ping Xie | Vivifier le Sang, éliminer les stases, apaiser le Foie, régulariser les règles. En dispersion ou Ping Bu Ping Xie. | Dispersion ou ping bu ping xie |
| Plantes | Yu jin, xiang fu, dang gui, bai shao, chai hu, he huan pi, chen pi, yue ju hua, mu xiang, zhi ke, yi mu cao, qiang huo, chuan lian zi, sha ren, hou po, shi chang pu, shan zhi zi | Xiao hui xiang, gan jiang, rou gui, yan hu suo, mo yao, pu huang, wu ling zhi, dang gui, chuan xiong, chi shao yao, dan shen, tao ren, chuan shan jia, lu lu tong, mu xiang, chai hu, hai zao, yi mu cao | Huang qin, zhi zi, da huang, huang lian, huang bai, huo xiang, long dan cao, mu tong |
La prescription d'herbes chinoises obéit à la même règle : il faut adapter le principe de traitement en fonction de la phase à laquelle nous nous trouvons dans le cycle. Par exemple : si une patiente vient au 22ème jour du cycle
Dans la perspective d'une combinaison efficace entre les médecines traditionnelle chinoise et allopathique, plusieurs essais contrôlés randomisés cliniques ont cherché à évaluer l'apport de l'acupuncture dans le traitement des stérilités. Les résultats sont très intéressants à plusieurs plans.
L'acupuncture peut intervenir à chacune des étapes de la Procréation Médicalement Assistée (dans ce cadre de recherche, l'usage des plantes n'était pas possible en milieu hospitalier, mais la bibliographie sur les herbes chinoises nous apporte des résultats aussi positifs). Ces points sont apportés en complément du diagnostic différentiel que nous avons tenté de résumer dans les trois tableaux plus haut.
Le déclin de la fécondité avec l'âge, phénomène connu de longue date, devient un problème préoccupant en raison du recul de l'âge moyen de la première grossesse dans les civilisations occidentales. En Hollande, l'âge moyen de la première grossesse est passé de 24,4 ans en 1970 à 29 ans en 1997 ; en France, le nombre de naissances entre 30 et 39 ans a augmenté de 100 % de 1970 à 1990, et de 50 % entre 40 et 44 ans.
Si l'infertilité est aujourd'hui un véritable problème de Santé Publique, l'évolution des techniques scientifiques modernes, ainsi que l'apport de la médecine traditionnelle chinoise nous apporte aujourd'hui une réponse face à une demande de couples souffrant d'infertilité en pleine explosion. Un rapport mondial publié par l'UNESCO vient de mettre en relation le rapport inverse existant entre la croissance économique d'un pays et la diminution de la natalité.
S'il faut souligner l'indéniable contribution de l'industrie chimique au progrès humain, n'oublions pas que la médaille de cette industrie a son revers.